
移植後なのにお前大丈夫か?と思われそうであるが、ネット上だど情報が散漫になっているので一度ちゃんとまとめたかった流産のこと。
辛いことを思い出させてしまった方はごめんなさい…!そしてこんな知識、知ってても必要なタイミングなど来ないことが一番だけれど!
データで流産を正しく理解しよう
流産は自然妊娠の約15%、ARTの20~25%で発生
流産は不妊治療以上にその実態が知られていないと思う。習慣流産や不育症ならなおさらだ。
まず自然妊娠でも約15%つまり妊娠の6.5回に1回は流産するといわれている。ARTでは全体平均で27%つまり妊娠の3~4回に1回は流産してしまうのが現実だ。(これは妊娠可能な年齢が自然妊娠より上昇することも要因)

つまり、不妊治療を受ける人が想像より多いのと同じように、流産を経験する人も想像以上に多いのである。
年齢区分別&週数別の流産発生率
もう少し細かいデータを検証したアメリカの論文があった。
古い論文になってしまうが、こちらは1999年~2002年にアメリカで行われた高度生殖医療における流産率のデータで、以下は新鮮胚移植の場合の数字だが、PGT-Aは対象外であること、20年間で胚の凍結技術が向上していることから今の日本に近い状況を示しているのではないかと思う。(むしろ最新のアメリカの研究でPGT-Aをしていないこの数のデータを見つける方が大変だろう・・)

流産の8割が9週目までに起こる
なかなか週数別の流産発生数に関する公的な調査が見つけられず、ベビーライオンさんのサイトで行われていた調査結果を引用させていただいた。こちらは自然妊娠も含めた調査結果。
こちらを見てもやはり10週くらいが一つの大きな節目かなという感じはする。
不妊治療をしているとみんな区切りとして心拍確認を目指すけれども、私の周囲には心拍確認後の流産も意外と多く、個人的には妊娠4ヶ月目に入るくらいでやっと壁を越えた感じになるのでは、という印象。
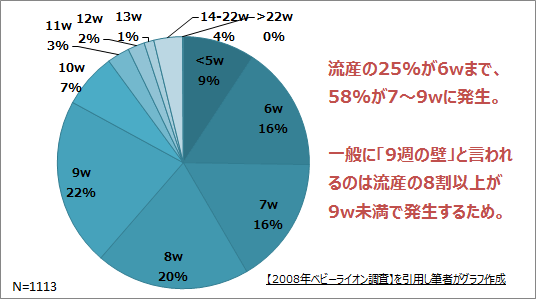
【出典:流産時期【妊娠何週目が1番流産しやすいのか?】(マンガ流産のベビーライオン)より】
【紹介】条件別の流産率計算サイト
ちなみに、Miscarriage Probability Chart というサイトもあったのでご紹介。
妊娠年齢や過去の出産、流産歴、身長体重などを入力すると週数別(というか日別)の流産率が算出されるというツワモノ・・!
流産原因の約半分は胎児の染色体異常
日本産婦人科医会でも初期流産の半数異常は胚(胎児)の染色体異常が原因であると公表しており、文章中には新しい検査方法だと60~70%が染色体異常だったとも書かれている。これらは残念ながらどうしようもない理由だ。
併せて初期流産の15%は感染症に起因するとの記載もあるので、それらが流産原因の大部分を占めると解釈しても良いかもしれない。(もちろん細かくはたくさんの原因が考えられますが)
流産の原因を特定することは容易ではないため情報が非常に少ないのだが、不育症(習慣流産)を調査した名古屋市立大学の報告から引用させていただいた。

2.不育症の検査と原因:名古屋市立大学大学院医学研究科産科婦人科
流産経験者は実際かなり多い
上記と同じ名古屋市立大学の調査では、35歳以上の妊娠経験者のうち40%以上が流産を経験したという結果が出ている。
私の周囲にも、流産経験者は本当に多い。同世代で不妊・不育の治療をしている友人に至っては経験者の方が多いくらいで、自然妊娠で2-3人子どもがいる友人でも流産経験者だったり。
これだけの人が流産で心も身体も傷ついているという事実も、また世間ではあまり知られていない。
わりと鋼のメンタルを自負する私自身も、流産だろうと言われた翌日はさすがに辛くて仕事に行けなかったくらいだし、何の前触れもなく急に涙が止まらなくなったりする。ギリギリの精神状態になるのだ。
こんな思いをしながら日々暮らしている方がたくさんいると思うと、本当になんとかならないのかと考えてしまうのである。
流産と妊婦の行動とはほとんど無関係
ここで絶対的に理解しておきたいのは、流産は(喫煙などの禁止事項を除いて)妊婦の行動とは関係がないという点。
走ってしまった、重いものを持ってしまった、身体を冷やしてしまった、深夜まで働いてしまった、ジャンクフードを食べてしまった。
そんな行動が悪かったのではと自分を責める方の話を未だに耳にすることがあるが、それらが原因で流産することはほとんどないという事実は、当事者だけじゃなくて家族はもちろん、一般にも広く理解されてほしいと願うばかり。
染色体異常を移植前に見つけ出すPGT-A
そして同時に、この5割を占めるだろう染色体異常による流産は実際はもっと減らせる可能性があるということも大事な事実だ。
もちろんPGT-Aが万能であるとは言わないが、複数胚がある場合には染色体数に異常がある(高確率で流産するか着床しない)胚は移植しないという選択肢が取り得る。
この技術、世界的には選択肢としてスタンダードになりつつあるものの、日本ではまだ学会が実施を認めていない。1日も早い認可が望まれる。
流産にもその対応にも種類がある
次に「流産」と一口に言っても、実際は種類があってそれぞれに対応が異なるので、一応流産と名前がつくものを網羅してみた。
流産種類別の状態と対応
ここでは12週までの早期流産を例として考えていただきたい。(後期流産の場合には子宮収縮剤を使用することで外科手術ではなく分娩と同じ形を取ることがあります。)

【出典:筆者作成:相違点があればご指摘ください】
もし流産になってしまったとき、いろんな意味で大事なのが「手術方法」と「原因の探索」だ。
正直、流産と診断されたらショックで冷静に考えることもできないので病院の言うなりにしてしまうことも多いと聞くけれど、後々知って後悔することのないように、知識として以下のことを知っておいてほしいなと。
流産時の対応として知っておいてほしいこと
- 流産手術の子宮内容除去には「吸引法(真空(手動)吸引法)」と「内膜掻爬(ソウハ)法(子宮内容除去術と表記されることも)」の大きく2種類の方法がある
- なるべく「真空(手動)吸引法」を受けられる病院を探し、そこで手術を受けること
- 内膜掻爬は子宮内膜へのダメージが大きいため、WHOでもやめるべきと勧告されているが、未だに日本では主流【参照:未だに「かき出す中絶」が行われている日本の謎 英米では「消えた術式」がまだ主流に (2/4) | PRESIDENT Online】
- 流産手術を受けた場合には、胎児の「絨毛染色体検査」を受けること(検査ができることを伝えない医療機関もあるらしいので注意)【参照:流産と診断されたら「絨毛染色体検査」を受けよう−今後の流産を防ぐために - 3回流産 不育症のASCAのブログ】
- この検査でわかる「胎児に染色体異常があったかどうか」は、不育症の対策の必要性など次の妊娠に備えた対応を考える上で非常に重要な情報
流産のリスクやダメージはもっと減らせる
上記に書いてきたように、流産自体はどうしても現代の医学では避けられない側面はある。染色体が正常で、不育症の原因となる検査も問題なくて、それでも流産してしまう原因不明のケースも正直ある。それでも、全体感としてはやはり流産の悲しみは減らせるはずなのだ。
流産率を低下させる着床前診断(PGT-A)
前述の通り、PGT-Aは一定の条件下では流産率を低下させることがわかっている。この論文の結論としては、35歳以上ではPGT-Aによって有意に流産率が低下する(特に38歳以上では効果が顕著)とされている。

次の妊娠を考えた「吸引法」と「絨毛染色体検査」
ここでは人工中絶(実際の手法は流産手術と同じ)について日本産科婦人科学会による報告を掲載したい。
妊娠12 週未満の人工妊娠中絶手術による合併症(日本産婦人科医会調査結果より)
- WHO は2012 年に「安全な中絶に関するガイドライン」を発表し、人工妊娠中絶手術としての掻爬法は安全性に問題があることを指摘した。
- 日本における人工妊娠中絶手術の術式は、吸引+掻爬(併用)法が5 割、掻爬法が3 割、吸引法が2 割であった。
- 合併症の総発生率、特に子宮内遺残の発生率は。吸引法と比較して吸引+掻爬法および掻爬法で、また、吸引+掻爬法と比較して掻爬法で有意に高かった(p< 0 . 01)。また、掻爬法は他の2 法と比較して子宮穿孔の発生率が高かった(p< 0 . 05)。術前の子宮頸管拡張器使用や術中の超音波ガイドは合併症の軽減に繋がっていなかった.
- よって人工妊娠中絶をより安全に実施するには、吸引法の幅広い導入が求められる。
以上、今回はざっと流産について広く認知されてほしい事をまとめてみた。
- 流産は珍しいことではないし、その原因のほとんどは妊婦の行動とは無関係
- PGT-Aは条件によって流産率を減らすことができる
- 流産時の手術は「吸引法」を選んでほしい
- 流産と診断されたらなるべく手術&胎児の「絨毛染色体検査」を考えてほしい
論文など日本のもう少し最新の情報があるといいのですが、なかなか本格的な調査を行うことも難しい領域ではあるので、各エビデンスの情報がアンティークな部分はお許しください。
最後に、この流産(死産)という悲しみと闘ったことのある全ての人が報われる日が来ますように。




