
約2週間前に受けた染色体検査(均衡型転座)の結果を聞いてきました。結果は、「相互転座あり」でした。これだけ努力しても妊娠できない理由の一つがわかって、少し解放された気がします。
ざっくりサマリー
- 相互転座(均衡型転座)は染色体の一部が入れ替わった遺伝子構造のこと
- 500人に1人、200組に1組の割合で存在している(GLC、KLCの各表現)
- GLCでも過去に何人か転座が見つかった方がいて、すごく珍しいわけではない
- どの染色体が転座しているかによって妊娠率・流産リスクには差がある
- 親に転座があっても、正常な染色体の組み合わせを引き継いだ受精卵については通常の妊娠・出生が可能である。
- 理論上、転座がある場合の出産率は転座がない場合の50%となる
- 転座自体を治す治療法はない
- 転座保因者でも習慣性流産(2回以上の流産経験)がないと着床前診断は承認されない
- 転座保因者については着床前スクリーニングは一定の有効性はあると考えられる
- 着床前スクリーニングは学会や国が認めていないため、公に実施している機関は一部にしかないが、非公式に実施している医療機関は関東にも存在する
- ただし、施設名・医師名等は学会からの処罰対象になるリスクがあるため、一切開示できない
検査結果の説明
結論から言うと、相互転座(均衡型転座)がありました。非常に簡素化した説明をするならば、下記のように染色体の一部だけが入れ替わっている状態のことを言います。(こちらはあくまで分かりやすくした例です)
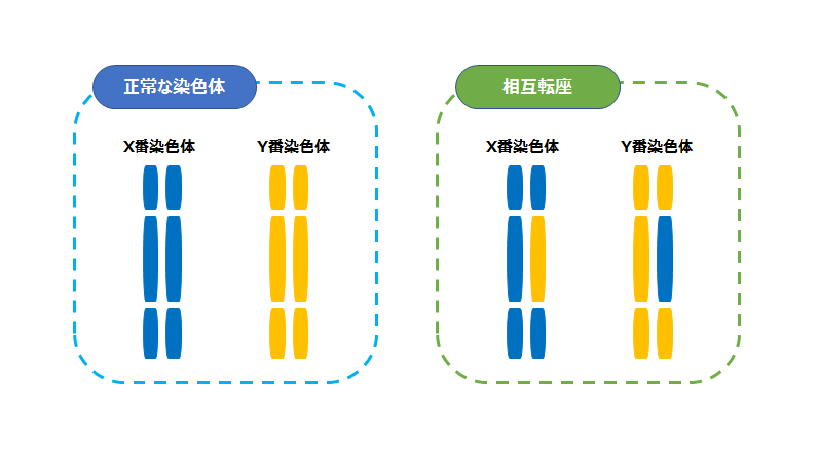
染色体そのものの数も、基本的な構造も正常な場合と変わらないので、障害や健康上の問題は特に起こらないとされています。
この染色体の相互転座自体は、様々なパターン(転座の組み合わせ)が存在しており、そのパターンによって、リスクや妊娠率には違いがあるようです。(このあたりは、KLCにて遺伝カウンセリングを予定していますので後日更新します)
GLCでは、私の持っている転座は妊娠率が下がるものにあたる、理論上は、正常な遺伝子構造のものが1/4、同じ転座を持つ可能性が1/4、染色体異常として産まれてこない(流産を含めて)可能性が1/2とのことでした。
つまり、一般的な体外受精における妊娠率が30%だとすると、転座がある場合はその半分の15%程度になるということだそうです。成功率だけを考えれば40代と同じです。しかも産まれてくる子が同じ相互転座保因者になる確率も50%。ただし、転座は基本的には健康体であり、いわゆる障害や先天性疾患がある可能性は一般と同等との説明でした。
対処の手段はあるのか?
染色体が正常な受精卵(胚盤胞)だけを選び出す着床前診断は、転座があって、かつ反復性流産の場合のみ対象になるとされており、私のように流産1回では、対象にはならない(倫理委員会は通らない)ようです。
- GLCでは学会の認めてない治療は行わない方針なので、着床前スクリーニングは実施できない
- 他の医療施設で着床前スクリーニング(PGS)を受けることは可能ではあるが、ただし、正常胚であれば妊娠率が100%というわけではない
- 私の年齢から、確率論的には妊娠し得る可能性は十分にある。ただし、採卵の数はより多くこなさなければいけないだろう
- 経済力が伴えば、着床前スクリーニングをしてみるという選択肢はアリだと思うが、その場合でも、何度も採卵し、その度にスクリーニングすることは絶対勧めない。高刺激で一度にたくさん採卵して、その中からスクリーニングにかけるという方法を取れる医療施設にすべきと考える
染色体以外の検査をする必要があるか?
受精卵に異常が多そうである、ということはわかりました。
では、他の可能性として、ERA検査(着床の窓)、着床障害について検査する必要があるかどうか、という点ですが、医師としては「可能性は理論上はどれもあり得るが、内膜の状況、治療成績からは低いと考えている」ということでした。
それは私自身も同感です。そもそもの採卵数に対する異常受精や分割停止の割合が非常に多いこと、AIHですが妊娠の経験自体はあることが大きな理由です。
染色体の検査を受けて
このタイミングで検査を受けて「良かった」というのが今まず思うことです。
- 不妊の原因と思しきものが初めて見つかった
- 今後現実的な対応方法に限定して検討できる
私の場合、生活習慣などについては本当に「気をつけて」人生を過ごしてきたという自信があって、食事、運動、体調管理、夫婦生活は正直結構ちゃんとしている方だと思っていました。
さらに妊活を始めた時期も30歳でそれほど高齢でもなく、ここまでしている自分が生活習慣的な要因で妊娠できないとしたら、世の中は不妊だらけだろうよ、とさえ思っていました。
染色体異常は不妊・不育の中でも「これだけには引っかかりたくない」と言われる検査の一つです。理由はシンプルに治療法がないから。
もちろんこんな染色体異常などない方が良いに決まっていますが、それでも、「なぜ自分はこれほどまでに妊娠できないのか」ということの「解」が得られた可能性は高く、その点は本当に納得感が得られました。(しかし、実際は相互転座だけが不妊症の直接的な原因とも言い難いようです)
もしここで異常がなくて、それでも立て続けに陰性ばかりくらい続けていたら、その方が個人的には泥沼だったろうと思います。
そもそもできる受精卵のほどんどが元気に育つ事ができない遺伝子構造である、ということが分かっていれば、期待値コントロールは随分しやすくなりますし、より現実的な治療の選択肢を検討することができると思っています。
その意味で、私はこの染色体検査を受けて良かった、と感じています。
染色体検査を受けようか迷っている方へ
実は検査を受ける前から染色体が結構怪しいのではないか、と考えていました。
だからこそ、可能性が高いものではないという理由で医師や鍼灸師さんはあまり勧めない中でも検査を受けようと思ったわけです。それにはいくつか気になる点がありました。
もし染色体検査を受けようか迷われている方がいらっしゃれば、同じように当てはまることがあるかどうかで、参考にしていただければと思います。(*個人の経験・見解ですので、医療の専門的な情報でないことをご承知置きください)
<染色体異常を疑った要素>
- 親兄弟や親戚に子どものいない家庭が多い
- 親または祖父母が結婚前に放射線治療等で高線量の放射線を受けている
- 採卵数や受精率が悪くないにも関わらず、胚凍結率が同年代よりも低い
- グレードの高い良好胚盤胞の凍結がないまたは極端に少ない
- 不妊症検査で特段の原因が見つかっていないにも関わらず移植が4回以上陰性
- 化学流産または流産を経験している
- 卵子の質が悪いと指摘されたことがある
- ホルモン値や卵巣機能、子宮内に特段の問題がないのに不妊歴が長い
ちなみに、放射線については1938年にハーバード大学生物学研究所のKarl Sax氏が発表した「X線による染色体異常」という論文で、放射線が染色体転座に影響を与えて主要な遺伝子変化を引き起こす可能性があるというものがあります。この論文の存在を知っていたのも染色体異常を疑うきっかけになりました。
今後の治療の選択肢
まずはKLCでもセカンドオピニオン的な位置付けで、治療の選択肢について話を聞いてみるつもりです。方向性としては以下の4つが考えられると思っています。
- 着床前スクリーニングができる病院で採卵・PGS・正常胚移植をする
- このままKLCでの採卵・移植を繰り返す
- 高刺激のクリニックにて採卵・移植を目指す
- AIHにステップダウンして奇跡のタイミングをゆるく待つ
この検査結果は、希望でもあり、絶望でもあると思っています。
妊娠の可能性はゼロではない、しかし、必ず授かれるとも限りませんし、それでいて出産までには人の何倍もの時間や費用がかかる可能性があることが判明したわけですから・・・。
まだ35歳、いくらでもチャンスはあるとも取れるし、諦めがつかない年齢とも言える。望みが絶たれていないことは、救いである反面、それゆえにとても苦しいのも事実です。
費用対効果と妊娠の可能性を考慮の上で、じっくり相談しながら決定していきたいと思います。
関連する記事として以下もご参照ください!




